Улучшение эпидемиологической безопасности в польско-белорусском приграничье

Развитие инфраструктуры и закупка медицинского оборудования

Обучение врачей и медсестер

Медицинские и рекламные конференции

Бесплатный скрининг на раннее выявление ВГС

Продвижение и информация

Управление проектом

Борьба с пандемией COVID-19

Эластография печени
Проект
Соседство границы и связанное с этим пограничное движение способствуют распространению инфекционных заболеваний над границами государств. Особенно это актуально в эпоху возникновения в разных уголках мира очагов особо опасных инфекционных заболеваний. Важным фактором, который может ограничить их распространение, является существование вблизи границы медицинских центров, имеющих инфраструктурный и кадровый потенциал, способный эффективно действовать в чрезвычайных ситуациях.
Другой проблемой, актуальной в контексте роста пограничного движения, является распространение инфекционных заболеваний, таких как вирусный гепатит С и ВИЧ-инфекция/СПИД. В последнее десятилетие наблюдается тенденция роста новых случаев гепатита С на польско-белорусской границе, а низкая осведомленность населения и ограниченный доступ к профилактическим исследованиям способствовали распространению этого заболевания.
Такая ситуация побудила Воеводскую Специализированную Больницу в Бялой Подляской и Брестскую Областную Клиническую Больницу в Бресте к совместной реализации проекта, целью которого является повышение эпидемиологической безопасности населения приграничных регионов путем повышения доступности медицинских услуг, снижение заболеваемости и смертности от инфекционных заболеваний, а также повышение осведомленности об опасностях инфекционных заболеваний.
17 августа 2018 года состоялось подписание партнерского соглашения о взаимном сотрудничестве между Воеводской Специализированной Больницей в Бялой Подляской и Брестской Областной Б ольницей в Бресте, предусматривающего совместную реализацию проекта под названием „Улучшение эпидемиологической безопасности в польско-белорусском приграничье” в рамках Программы Tрансграничного Сотрудничества Польша-Белоруссия-Украина 2014-2020. Подписи под соглашением поставили директор Брестской Областной Больницы в Бресте – Александр Карпицкий и директор Воеводской Специализированной Больницы в Бялой Подляской – Дариуш Оленьски.
Партнерские больницы в Бялой Подляской и в Бресте уже реализовали совместно в период 2013-2015 другой трансграничный проект под названием „Развитие кардиологической помощи населению Польши и Белоруссии в рамках Программы Tрансграничного Сотрудничества Польша-Белоруссия-Украина 2007-2013”. Целью проекта было улучшение состояния здоровья жителей приграничья за счет расширения медицинского сотрудничества центров, расположенных в приграничье, в направлении лечения сердечно-сосудистых заболеваний.
Проект реализован в рамках Программы Tрансграничного Сотрудничества Польша-Белоруссия-Украина 2014-2020:
- Тематическая цель Безопасность
- Приоритет 3.1 Поддержка развития здравоохранения и социальных услуг
Период реализации проекта: 01.03.2019-31.08.2021
Участники проекта:
- Воеводская Специализированная Больница в Бялой Подляской – ведущий бенефициар
- Брестская Областная Клиническая Больница в Бресте – бенефициар
Общая цель
Улучшение эпидемиологической безопасности в польско-белорусском приграничье, повышение доступности медицинских услуг и повышение осведомленности об опасности инфекционных заболеваний.
Конкретные цели
Расширение сотрудничества больниц, расположенных в польско-белорусском приграничье, в области профилактики, диагностики и лечения инфекционных заболеваний.
Обмен опытом и сотрудничество медицинского персонала в области ухода за пациентами с особо опасными инфекционными заболеваниями.
Повышение осведомленности жителей о вирусном гепатите С и ВИЧ-инфекции/СПИДе, рисках инфекций и необходимости периодических медицинских обследований.
- Закупка медицинского оборудования и расширение системы пневмопочты в Воеводской Специализированной Больницы в Бялой Подляской.
- Закупка медицинского оборудования для Брестской Областной Клинической Больницы в Бресте.
- Обучение врачей и медсестер.
- Конференция открытия проекта в Польше и конференция закрытия проекта в Беларуси.
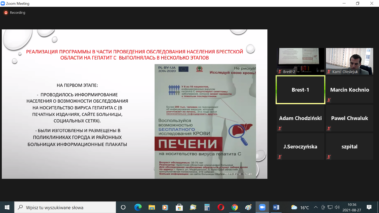
- Бесплатный скрининг на раннее выявление ВГС.
- Продвижение проекта.
- Пропаганда здоровье.
- Управление проектом.
- Финансовый аудит.
- Закупка оборудования для противодействия пандемии COVID-19.
- Увеличение потенциала больниц, расположенных в польско-белорусском приграничье, в направлении лечения инфекционных заболеваний, в том числе особо опасных.
- Внедрение в партнерских больницах новой медицинской процедуры (неинвазивная диагностика печени методом эластографии).
- Расширение знаний и обмен опытом медицинского персонала больниц в области профилактики, диагностики и лечения инфекционных заболеваний.
- Повышение осведомленности жителей приграничья о заболеваниях, таких как ВИЧ-инфекция/СПИД и вирусный гепатит С, а также создание им возможности для раннего выявления заражения вирусом ВГС.
Для эффективной реализации проекта партнерские больницы совместно создали проектную команду, которая отвечала за выполнение отдельных задач и достижение запланированных результатов проекта. В состав команды вошли сотрудники обеих больниц, отличающиеся соответствующим опытом в реализации проектов ЕС и практическими знаниями, необходимыми для выполнения возложенных на них обязанностей:
- Координатор проекта – на стороне Воеводской Специализированной Больницы в Бялой Подляской
- Координатор по медицинским вопросам – на стороне Брестская Областная Клиническая Больница в Бресте
- Специалист по госзакупкам – на польской стороне
- Специалист по госзакупкам – на белорусской стороне
- Специалист по оборудованию – на польской стороне
- Специалист по оборудованию – на белорусской стороне
- Специалист по финансовым вопросам – на польской стороне
- Специалист по финансовым вопросам – на белорусской стороне
- Специалист по вопросам обучения – на польской стороне
- Специалист по вопросам обучения – на белорусской стороне
Сотрудники проекта выполняли основные задачи проекта на организационном уровне в соответствии с утвержденным графиком работ. На стратегическом уровне Руководящий комитет, состоящий из директора Воеводской Специализированной Больницы в Бялой Подляской и директора Брестской областной клинической больницы в Бресте, контролировал надлежащую реализацию проекта.
Проект был софинансирован в 73,8 % из средств Европейского Союза. Остальные 26,2% составили собственные средства Партнеров.
Общая стоимость проекта: 2.805.018,12 Eвро, в том числе:
Запланированные мероприятия в Воеводской Специализированной Больницы в Бялой Подляской: 441.403,66 Eвро
Запланированные мероприятия в Брестской Областной Клинической Больницы в Бресте: 2.363.614,46 Eвро
Cофинансирования ЕС: 2.070.103,37 Eвро, в том числе:
Софинансирование для Воеводской Специализированной Больницы в Бялой Подляской: 325.755,90 Eвро
Софинансирование для Брестской Областной Клинической Больницы в Бресте: 1.744.347,47 Eвро
Вирусный гепатит С
Эпидемиология
Вирусный гепатит С (ВГС) – это инфекционное заболевание, вызванное вирусом гепатита С (HCV). Инфекция вызывает воспаление, развивающееся в клетках печени (гепатоцитах), вследствие чего в печени развивается некровоспалительный процесс.
В мире около 170 миллионов человек инфицированы ВГС. По оценкам Всемирной организации здравоохранения (ВОЗ), в мире проживает около 71 млн человек, хронически ВГС-инфицированных (с наличием РНК гепатита С), т.е. прибл. 1% населения. В Европе ВГС-инфицированных насчитывается 19 млн человек. По оценкам, ежегодно 1,4 миллиона смертей в мире вызваны отдаленными последствиями хронических вирусных инфекций, вызывающих гепатит B или C (цирроз, гепатоцеллюлярная карцинома). В Польше почти 200 тыс. человек инфицированы вирусом гепатита С, вызывающим вирусный гепатит С. Ежегодно в Польше диагностируется до 3 000 новых случаев инфекций ВГС, а в течение года лечится до 3 500 пациентов, из которых прибл. 10-15% пациентов умирают из-за слишком поздней поставки диагноза.
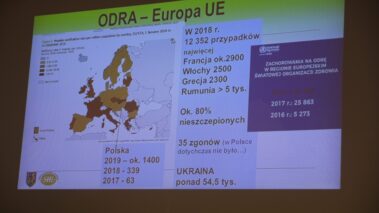
С 2002 по 2019 год в Белоруссии зарегистрировано более 42 тыс. случаев ВГС, в том числе более 23% пациентов преждевременно умерли из-за выявления заболевания на слишком поздней стадии. Заболеваемость острым гепатитом в Брестской области за последние годы увеличилась и осталась на постоянном уровне: 2016 г. — 21 случай, 2017 г. — 33, 2018 г. — 32, 2019 г. — 30. В 2020 г. существенно снизилось до 17 случаев. За последние 5 лет количество диагностированных первичных случаев хронического гепатита С колебалось от примерно 63% в 2016 году до примерно 75% в 2020 году.
Факторы риска
Вирус гепатита С передается через кровь. Любая процедура и ситуация, в ходе которой происходит нарушение непрерывности кожи или слизистых оболочек, представляет риск заражения, если одновременно происходит контакт поврежденной кожи или слизистых оболочек с кровью инфицированного человека, в частности:
- в медицинских учреждениях (инъекции, капельные, хирургические процедуры и операции, диализ, эндоскопия),
- в стоматологических кабинетах (стоматологические процедуры, имплантация зубов),
- в косметических кабинетах (пирсинг ушей, ботокс, маникюр, педикюр),
- в кабинетах иглорефлексотерапии,
- в парикмахерских (бритье электробритвой, обычной бритвой, ранение ножницами),
- в студиях татуировки и пирсинга,
- при внутривенном или интраназальном приеме наркотиков при совместном использовании аксессуаров,
- при совместном использовании бритвы, маникюрных щипцов, а даже зубной щетки,
- при контакте с кровью в связи с выполняемой работой или случайно, например, во время несчастного случая, драки, также занимаясь контактными видами спорта – дзюдо, боксом,
- на вертикальном пути, когда происходит заражение ребенка матерью во время беременности и родов,
- во время незащищенных половых контактах, особенно среди мужчин, имеющих половые сношения с мужчинами.
Риск заражения при половом контакте оценивается как незначительный. Однако, он увеличивается при повреждениях и воспалениях кожи и слизистых оболочек половых органов и ротовой полости. Гепатит С не является противопоказанием для беременности. Риск передачи инфекции от матери ребенку во время родов оценивается в 3-5%. Нет противопоказаний к грудному вскармливанию у матери, инфицированной вирусом гепатита С.
Диагностика, лечение, профилактика
Основным исследованием на вирус гепатита С является определение антител к ВГС в крови пациента, которые появляются в крови через прибл. 7 недель с момента заражения. Ранее (через 1-3 недели после заражения) в крови можно определить РНК ВГС (генетический материал вируса), однако нельзя исключить инфекцию на основании одного отрицательного результата, так как РНК ВГС появляется в крови инфицированного человека периодически. Кроме того, в анализе крови могут быть определены показатели состояния печени – АЛТ, АСТ, билирубин, ГГТП (гамма-глютамилтранспептидаза).
Заражение вирусом гепатита C протекает в большинстве случаев без характерных симптомов и может проявиться только после многих лет в виде цирроза печени или гепатоцеллюлярной карциномы. Более 85% инфицированных могут не иметь особых симптомов, поэтому об инфекции пациенты обычно узнают случайно. Инфекция, длящаяся более 6-и месяцев, определяется как хронический вирусный гепатит С. Около 20-40% острых инфекций проходят спонтанно, в то время как при хроническом гепатите С самоисцеление происходит только у прибл. 0,02% больных. Течение вирусного гепатита С более латентно, чем при гепатите, вызванном другими типами вируса. Острая форма встречается у 5-10% инфицированных. Примерно у 90% инфицированных инфекция протекает бессимптомно, несмотря на то, что ВГС по-прежнему очень активен в организме больного. У 50-75% инфицированных появляются хронические последствия заболевания, в том числе и в частности хронический гепатит, цирроз, первичный рак печени.
Наиболее распространенным осложнением при гепатите С является цирроз печени, который развивается, если не проводится эффективное лечение. Факторами, повышающими риск развития цирроза, являются, в частности, употребление алкоголя, возраст старше 40 лет, курение сигарет, избыточный вес и ожирение, сопутствующая ВГВ или ВИЧ-инфекция. Существует также риск развития внепеченочных осложнений при гепатите С. Возможны почечные, кожные, неврологические, ревматологические и гематологические осложнения. Осложнением при гепатите С может быть также гепатоцеллюлярная карцинома. Она развивается у прибл. 3-5% больных хроническим гепатитом С в течение 20-и лет после заражения.
Лечение ВГС основано как на фармакологическом, так и нефармакологическом лечении. Фармакологическая терапия основывается на применении таких препаратов, как Интерферон, Рибавирин и препаратов прямого противовирусного действия. Уже несколько лет доступны противовирусные препараты, т.н. DAA (Direct Acting Antivirals), которые также обеспечивают высокую эффективность лечения с высоким профилем безопасности, незначительными побочными эффектами, а также короткой, длящейся всего три месяца терапией.[9] При значительном поражении печени, когда медикаментозное лечение не приносит ожидаемого улучшения, необходимым становится оперативное лечение – пересадка печени. Одной из важнейших рекомендаций по изменению повседневной жизни является прекращение употребления алкоголя, правильное питание, повышенная физическая активность, ограничение курения сигарет. В ситуации значительного и необратимого повреждения печени единственным правильным решением в терапии может быть только трансплантация органа.
В настоящее время вакцинация против гепатита С недоступна, поэтому единственным способом предотвращения инфекции является избегание факторов риска заражения. Важно также осознание проблемы и распространение знаний в обществе относительно профилактики инфекций ВГС. 28 июля отмечается Всемирный день борьбы с гепатитом. Из анализа Всемирной организации здравоохранения (ВОЗ) следует, что лечение больных в прежних темпах не в состоянии предотвратить рост заболеваемости циррозом и первичным раком печени к 2030 году, когда такие осложнения могут достичь наивысших показателей. Для того, чтобы существенно улучшить эту статистику, необходимо как минимум в четыре раза повысить эффективность выявления заболевания и количество лечащихся. В 2016 году ВОЗ приняла глобальную стратегию по вирусному гепатиту, направленную на элиминацию вирусных гепатитов В и С к 2030 году. В документе содержится ряд целей, связанных с профилактикой и лечением гепатита, реализация которых приведет к сокращению ежегодной смертности на 65 проц. и повысит излечимость до 80 проц., что позволит спасти к 2030 году до 7,1 млн человек. Эти цели включают, в частности:
- вакцинацию 90 проц. новорожденных против гепатита В сразу после рождения,
- исследование 100 проц. отдаваемой крови,
- обеспечение безопасности 90 проц. инъекций,
- осведомленность о болезни 90 проц. больных,
- охват лечением 80 проц. больных.
ВИЧ-инфекция/СПИД
Эпидемиология
ВИЧ – это вирус иммунодефицита человека. Вирус в основном поражает клетки иммунной системы – лейкоциты, которые находятся в крови, костном мозге, пищеварительной системе и центральной нервной системе. По мере прогрессирования заболевания количество лейкоцитов уменьшается, что приводит к ослаблению иммунитета. Если не лечить, ВИЧ-инфекция приводит к СПИДу, т.е. синдрому приобретенного иммунодефицита и, как следствие, к смерти. ВИЧ-инфекция неизлечима, но ранняя терапия дает шансы вести комфортную жизнь.
В мире проживает 38 млн человек с ВИЧ-инфекцией/СПИДом, в 2019 году ВИЧ-инфекция была диагностирована у 1,7 млн человек, 690 тыс. человек умерли от болезней, связанных со СПИДом.
В Польше к концу 2020 года вирус был выявлен у прибл. 26,5 тыс., прибл. 3,8 тыс. пациентов заболели СПИДом, а прибл. 1,1 тыс. больных умерли. В Белоруссии к 2020 году диагностировано прибл. 28 тыс. инфицированных, почти 3,5 тыс. человек имели СПИД, а прибл. 1,4 тыс. умерли.
Факторы риска
ВИЧ-инфекцией можно заразиться одним из трех путей:
- через кровь – если зараженная кровь попадет на поврежденную кожу или на слизистую (напр., глаза, носа, полости рта или половых органов) или же при использовании общих с другими игл и шприцев; рискованно, напр., делать татуировку или пирсинг в непрофессиональных студиях, которые не следят за соответствующей стерилизацией оборудования, или вкалывать нестерильную иглу при внутривенном введении наркотиков,
- в результате незащищенного презервативом полового контакта – прибл. 80% всех инфекций (его использование снижает риск заражения ВИЧ-инфекцией на 80-95%);
- от матери к ребенку во время беременности, родов, во время грудного вскармливания – чтобы защитить ребенка от возможного заражения, беременным или планирующим беременность женщинам следует пройти тестирование на ВИЧ-инфекцию.
Нельзя заразиться ВИЧ-инфекцией:
- живя с инфицированным человеком, пользуясь общими тарелками, стаканами, столовыми приборами,
- пользуясь одним туалетом и ванной комнатой (следует пользоваться своей зубной щеткой и бритвой),
- занимаясь спортом, напр., в бассейне,
- через чихание или кашель,
- через прикосновение и поцелуи,
- через пот, слюну, слезы, мочу или кал (если в них нет крови),
- отдавая кровь (с использованием только одноразового оборудования),
- во время профессиональных контактов.
Диагностика, лечение, профилактика
Лучший способ диагностирования инфекции – тестирование на ВИЧ по крови. Тестирование заключается в исследовании образца крови, обычно взятого из вены в локтевом сгибе, во время которого проверяется, есть ли в нем:
- антитела к ВИЧ, которые вырабатываются в организме инфицированного для борьбы с вирусом,
- антиген р24, который также указывает на наличие ВИЧ.
Тесты на ВИЧ – это тесты III и IV поколений. Результаты тестов часто известны уже на следующий день, иногда через 2-3 дня. Широкий доступ к тестированию на ВИЧ значительно облегчает раннее выявление инфекции и повышает эффективность терапии. Отрицательный результат означает, что человек, вероятнее всего, не заражен вирусом. Однако, 100% уверенность достигается только тогда, когда от потенциального заражения до проведения теста прошло не менее 3-х месяцев. Положительный результат теста всегда должен быть подтвержден подтверждающим тестом (напр., Вестерн-блоттингом). Только положительный результат подтверждающего теста означает инфекцию. Тогда нужно как можно скорее обратиться к врачу-специалисту, который занимается лечением ВИЧ-инфицированных.
Доступны также экспресс-тесты на ВИЧ, которые позволяют получить результат в течение 15-30 минут. Обычно материалом является капиллярная кровь, взятая из пальца или мочки уха. В некоторых тестах используется сухая капля крови, слюна или моча. Экспресс-тесты на ВИЧ характеризуются меньшей диагностической чувствительностью, чем обычные иммуноферментные скрининговые тесты, и поэтому положительный результат требует подтверждения другими иммуноферментными тестами с последующим их подтверждением.
Первоначально течение ВИЧ-инфекции может быть бессимптомным или малосимптомным, что затрудняет раннюю диагностику заболевания. Первые симптомы ВИЧ-инфекции (острая ретровирусная болезнь) возникают у большинства инфицированных в течение 2-4 недель после заражения. Они появляются внезапно и продолжаются примерно 3 недели.
Наиболее распространенными симптомами острого ретровирусного заболевания являются:
- лихорадка,
- тошнота,
- боли в мышцах и суставах,
- пятнисто-папулезная сыпь на лице, туловище и ладонях,
- головные боли, боль в горле,
- увеличение лимфатических узлов,
- боли в животе с диареей и потерей аппетита.
Такие симптомы не встречаются у каждого инфицированного. Эта стадия ВИЧ-инфекции также может протекать совершенно бессимптомно. После исчезновения первичных проявлений ВИЧ начинается период бессимптомного протекания инфекции, который длится в среднем 8-10 лет. У большинства больных в заключительный период бессимптомной стадии до начала СПИДа появляются головные боли и хроническая усталость. Инфицированный имеет увеличенные лимфатические узлы до диаметра более 1 см, по крайней мере в двух местах вне паха, на протяжении более трех месяцев. Селезенка также значительно увеличивается. Больные чаще страдают от кожных, дыхательных и желудочно-кишечных инфекций. Они могут болеть пневмонией, опоясывающим герпесом, туберкулезом. Вирусные, бактериальные, грибковые инфекции, которые для людей с правильно функционирующей иммунной системой редко бывают причиной серьезных проблем, у людей с ослабленным из-за ВИЧ иммунитетом вызывают серьезные, иногда опасные для жизни заболевания.
Ранняя диагностика ВИЧ-инфекции – залог успешного лечения. Лечение ВИЧ-инфекции заключается в одновременном комбинированном приеме нескольких препаратов из пяти разных групп антиретровирусных препаратов. Правильно спланировать и проводить антиретровирусную терапию, необходимо провести тест, в том числе Вирусная нагрузка РНК ВИЧ, количество лимфоцитов CD4/CD8. Целью лечения антиретровирусными препаратами является улучшение состояния здоровья людей, живущих с ВИЧ, восстановление их иммунной системы, снижение риска развития СПИДа, снижение заразности человека, живущего с ВИЧ, и, следовательно, снижение риска заражения других людей. Распространение антиретровирусной терапии среди больных СПИДом способствовало снижению уровня смертности людей, страдающих от СПИДа, снижению заболеваемости туберкулезом, который встречается у ВИЧ-инфицированных и больных СПИДом как так называемый оппортунистическая инфекция, снижающая количество инфекций, вызванных низким иммунитетом, и заболеваемость раком, связанная со СПИДом.
1 декабря отмечается Всемирный день борьбы со СПИДом. Не существует эффективной вакцины против ВИЧ, и нет возможности полностью вылечить болезнь. Основными методами профилактики являются, в частности, использование презервативов во время половых контактов, ограничение числа сексуальных партнеров, использование только одноразовых принадлежностей (игл шприцев), напр., во время взятия крови, стерилизация инструментов в тату-салонах, парикмахерских.
COVID-19
COVID-19 – это острое респираторное инфекционное заболевание, вызванное инфекцией вируса SARS-CoV-2.
В ноябре 2019 года впервые была диагностирована болезнь в столице китайской провинции Хубэй – Ухань. На 11 марта 2020 года Всемирная организация здравоохранения (ВОЗ) объявила о пандемии COVID-19, которая продолжается по сей день.
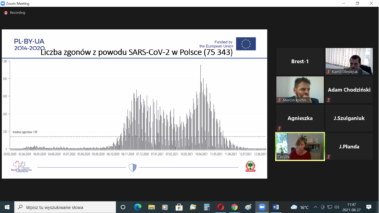
К концу 2021 года в мире было подтверждено более 300 миллионов случаев заражения, в том числе более 5,3 миллиона человек умерли, а более 190 миллионов выздоровели. Больше всего случаев заражения было выявлено в США – более 55 млн, Индии – более 30 млн, Бразилии – более 20 млн, Франции, России, Турции, Великобритании – даже 10 мл и более, Аргентине, Колумбии, Италии – более 5 млн, Германии, Испании – более 7 млн. За этот период в Польше было диагностировано около 4 миллиона инфекций, в том числе более 3 миллионов человек выздоровели. В Беларуси выявлено более 1 мл человек. случаи инфекций (выздоровели более 600 тысяч человек).
С начала пандемии наибольшее число смертей из-за COVID-19 в мире до конца 2021 г. было выявлено в США – более 800 тыс., Бразилии – более 500 тыс., Индии – прибл. 400 тыс., Мексике – более 270 тыс., Италии и Великобритании – более 130 тыс., Франции – более 100 тыс. В аналогичный период в Польше было зарегистрировано в общей сложности более 90 тыс. смертей, в Белоруссии – более 5 тыс.
К концу мая 2021 года в Республике Беларусь заболеваемость составила 4 147,4 на 100 000 человек. Заболеваемость SARS-CoV-2 в Брестской области соответствует уровню инфицированности по стране. У населения Брестской области наблюдается снижение заболеваемости. Более 90% всех случаев смерти от COVID-19 приходится на взрослые люди трудоспособного возраста и пожилые люди.
Диагностика, лечение, профилактика
В марте 2020 года ученые из Торонто обнаружили возбудителя коронавируса SARS-CoV-2, что стало важным этапом в разработке лекарства и вакцин. Наиболее важным компонентом диагностики инфекции SARS-CoV-2 являются диагностические тесты для выявления наличия текущей или имевшей место в прошлом инфекции SARS-CoV-2, вызывающей болезнь COVID-19. В зависимости от вида обнаруживаемого материала различают следующие типы тестов:
- обнаруживающие генетический материал вируса (также называемые молекулярными или генетическими – с использованием генетического метода определения вируса – Real-time PCR.),
- обнаруживающие вирусную оболочку (антигенные тесты).
Генетические и антигенные тесты требуют, чтобы у пациента был мазок из горла или носоглотки. Экспресс-тесты на антигены портативны и просты в выполнении, они не требуют дополнительного оборудования или специализированного персонала по сравнению с тестами на антигены. В случае теста на антиген результат доступен пациенту на месте в течение 15-30 минут, хотя и не всегда правильный. Эти тесты немного менее чувствительны, чем молекулярные тесты, поэтому отрицательные результаты не могут исключить инфекцию, особенно если симптомы не исчезнут. Генетическое тестирование на наличие SARS-CovV2 выполняется с мая 2020 в Воеводской Специализированной больнице в Бялой Подляской среди прочего на приобретенном в рамках проекта „Улучшение эпидемиологической безопасности в польско-белорусском приграничье” современном лабораторном (генетическом) анализаторе Real-time PCR для диагностики COVID-19. Время ожидания результата не превышает 3-4 часов. Кроме того, существуют тесты, выявляющие антитела, которые вырабатываются у человека в ответ на вирусную инфекцию (тесты на наличие антител в периферической крови). Результаты тестов на антитела (иммунологические/серологические тесты) являются предпосылкой для оценки того, прошел ли кто-то инфекцию SARS-CoV-2 в прошлом. Поскольку антитела могут появляться только через несколько недель после заражения, серологические тесты менее полезны для диагностики активной инфекции, но могут использоваться для оценки распространения болезни, что помогает оценить ее смертность.
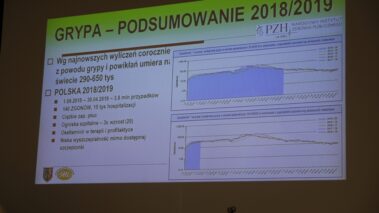
К концу 2021 года в Воеводской специализированной больнице в Бялой Подляской было госпитализировано более 3 000 пациента, в Брестской областной клинической больнице в Бресте – более 5 000. Инфекция распространяется между людьми в основном капельным путем, как правило, в результате кашля или чихания. Инкубационный период заболевания чаще всего составляет от 2-х до 14-и дней со средней продолжительностью 5 дней. В рамках противоэпидемических мероприятий инфицированные направляются на домашнюю изоляцию, изоляцию или в больницу. Течение болезни может быть разнообразным. Большинство пациентов (прибл. 81%) может пройти бессимптомно или иметь легкие симптомы, напоминающие другие заболевания верхних дыхательных путей, которые проходят примерно через две недели: повышение температуры тела, сухой кашель, утомляемость и учащенное дыхание. К менее распространенным симптомам относятся, в частности: кашель с небольшим количеством мокроты, головная боль, озноб, кровохарканье, боли в грудной клетке, диарея, тошнота и рвота, боль в горле. Большинство случаев заболевания имеет легкое течение, однако, некоторые могут привести к пневмонии или полиорганной недостаточности. Часть пациентов может иметь острую (14%) или критическую (5%) форму заболевания, которая требует от 3-х до 6-и недель для излечения. Развивающаяся вирусная инфекция может привести к пневмонии, тяжелому острому респираторному синдрому (поддержка дыхательной функции пациента с помощью аппарата искусственной вентиляции легких), сепсису и септическому шоку, а также к смерти. Чаще всего инкубационный период у вируса составляет до 14-и дней, а его медиана – 5-6 дней.
У целителей также могут развиться осложнения, затрагивающие многие органы тела. Часто они требуют дальнейшего лечения и длительной реабилитации. Чаще всего жалуются целители, в том числе. при: утомляемости, головных болях, нарушении концентрации внимания, облысении, одышке, нарушении вкуса, потере обоняния, учащенном дыхании, кашле, боли в суставах. Реже могут возникать потливость, боль в груди, одышка, тошнота, рвота, потеря памяти, нарушение слуха, беспокойство, депрессия, расстройства пищевого поведения с потерей веса, проблемы со сном, кратковременное повышение температуры и боль.
Для лечения COVID-19 в значительной степени используется симптоматическая, поддерживающая и экспериментальная терапия. Симптоматическое лечение обычно направлено на сдерживание симптомов и поддержку функций организма. Проводится ряд независимых исследований по лечению COVID-19 с использованием существующих противовирусных препаратов. В 2021 году настоящее время один из таких препаратов – Ремдесивир был признан первым из перспективных препаратов для лечения коронавируса SARS-CoV-2. Европейское агентство лекарственных средств дало согласие на использование Ремдесивира у пациентов с COVID-19. Ремдесивир – это противовирусный препарат, который был разработан для лечения геморрагической лихорадки Эбола. Его эффективность была подтверждена против коронавирусов SARS и MERS in vitro, в исследованиях на животных, а также против SARS-CoV-2. Механизм действия лекарства заключается в ингибировании вирусной РНК-полимеразы и препятствии выработке генетического материала вируса, что, в свою очередь, препятствует его репликации. Из некоторых клинических испытаний, проводимых в Великобритании и США, следует, что оно сокращает период выздоровления прибл. на 30% (с 15-и до 11-и дней) у больных COVID-19. Многообещающей терапией для лечения тяжелых форм инфекции является также лечение специально созданной плазмой крови, содержащей специфические антитела, которые борются с вирусом SARS-CoV-2, полученные от вылечившихся от COVID-19.
С декабря 2020 года в мире проводятся массовые вакцинации населения против COVID-19 с использованием разных допущенных к использованию вакцин (в частности: Pfizer/BioNTech, Moderna, AstraZeneca, Janssen Pharmaceutica NV/Johnson&Johnson, Спутник-V, CoronaVac, Sinopharm) для выработки максимального коллективного иммунитета к SARS-CoV-2. К середине 2021 года в мире было введено почти 9 миллиарда доз вакцин против COVID-19, в том числе более 3 миллиарда людей были полностью вакцинированы. За этот период в Польше было поставлено более 40 миллионов прививок, в том числе более 21 миллионов человек были полностью вакцинированы. За аналогичный период в Белоруссии было поставлено более 3 млн прививок, в том числе более 1 тмлн. местных жителей приняли обе дозы вакцины. С декабря 2020 года вакцинация против COVID-19 также проводится в Областной специализированной больнице в Бяла-Подляске, в которой к конец 2021 года было проведено более 100000 человек. прививки.
Помимо общего поощрения как можно большего числа людей к вакцинации от COVID-19, по-прежнему очень важно соблюдать ежедневные правила безопасности, чтобы избежать потенциальной инфекции SARS-CoV-2. Следует помнить, в частности, о частом и тщательном мытье рук в течение не менее 30 секунд, поддержании физического расстояния от людей с гриппоподобными симптомами и избегании прикосновения к лицу немытыми руками. Физическое расстояние от других людей должно быть не менее 1 метра на открытом воздухе, а в помещении рекомендуется держаться на расстоянии 1,5-2 метров и больше. Рекомендуется также часто мыть и дезинфицировать часто затрагиваемые поверхности, такие как: дверные ручки, выключатели света, столы, столешницы, дверцы и т.п.
Всемирная организация здравоохранения (ВОЗ) обращает также внимание на необходимость надлежащего проветривания помещений и сокращение времени, проводимого в помещениях, поскольку одним из основных факторов риска являются закрытые помещения, переполненные людьми и слишком близкий контакт. ВОЗ рекомендует людям с гриппоподобными симптомами оставаться дома до тех пор, пока симптомы не исчезнут, даже если они мало интенсивны, как головная боль и насморк. Ограничение контакта с другими людьми позволяет в значительной степени снизить риск заражения себя и других. ВОЗ рекомендует носить маски для лица в местах, где трудно поддерживать социальную дистанцию, напр., в общественном транспорте, магазинах, церквях и других переполненных людьми местах.
Программа Tрансграничного Сотрудничества Польша-Белоруссия-Украина 2014-2020
Программа Tрансграничного Сотрудничества Польша-Белоруссия-Украина (ПТС Польша-Белоруссия-Украина) поддерживает трансграничные процессы развития на границе Польши, Белоруссии и Украины за счет софинансирования разных проектов. Все проекты, поддерживаемые Программой, имеют некоммерческий характер и способствуют повышению качества жизни жителей восточной Польши и западной Украины и Белоруссии.
Общая площадь, охватываемая Программой, составляет 316,3 тыс. кв.км, на которых проживает около 20 млн человек. В период 2014-2020 Программа осуществлялась в рамках Европейского инструмента соседства (EIS), которая является финансовым инструментом Европейской политики соседства (EPS), принимая общие вызовы в области экологии, культуры, здравоохранения, а также безопасности и защиты.
Программа Tрансграничного Сотрудничества Польша-Белоруссия-Украина 2014-2020 с финансированием на сумму более 170 млн евро, выделенную на реализацию 167 проектов, является крупнейшей трансграничной программой Европейского союза.
Основной целью Программы на 2014-2020 годы является поддержка трансграничных процессов развития благодаря реализации нескольких партнерских проектов в рамках четырех тематических целей, а также следующих приоритетов:
НАСЛЕДИЕ
Приоритет 1.1 Продвижение местной культуры и истории.
Приоритет 1.2 Продвижение и сохранение природного наследия.
ДОСТУПНОСТЬ
Приоритет 2.1 Совершенствование и развитие транспортных услуг и инфраструктуры.
Приоритет 2.2 Развитие ИКТ-инфраструктуры.
БЕЗОПАСНОСТЬ
Приоритет 3.1 Поддержка развития здравоохранения и социальных услуг.
Приоритет 3.2 Решение общих проблем безопасности.
ГРАНИЦЫ
Приоритет 4.1 Поддержка пограничной эффективности и безопасности.
Приоритет 4.2 Совершенствование процедур пограничного, таможенного управления, а также визовых процедур.
Каждый проект, финансируемый Программой, достигает сильного трансграничного эффекта не только благодаря партнерству между организациями, но прежде всего благодаря результатам их деятельности и положительному влиянию на приграничное пространство и его жителей. Реализация Тематической цели – Безопасность, в рамках которой больницы в Бялой Подляской и Бресте инициировали реализацию совместного проекта, предусматривает повышение качества жизни жителей территории, охватываемой Программой, путем облегчения доступа к системе здравоохранения, предотвращения распространения болезней через границу, а также развития социальных услуг и рынка труда наряду с уменьшением уровня безработицы.
Первая ПТС Польша-Белоруссия-Украина была реализована в 2004-2006 годах. В тот период было профинансировано в общей сложности 167 проектов на общую сумму 45,8 млн евро из средств ЕС. В период 2007-2013 Программа проводилась в рамках Европейского инструмента соседства и партнерства (EISP). При поддержке из бюджета ЕС в размере более 170 миллионов евро было реализовано 117 проектов. Это были крупные инфраструктурные проекты, регулярные и зонтичные. Они привели к значительному прогрессу в таких секторах и областях, как социальная инфраструктура, здравоохранение, образование, туризм, сохранение культурного наследия, безопасность, а также инфраструктура и обслуживание пограничных переходов.
Домашняя страница Программа Tрансграничного Сотрудничества Польша-Белоруссия-Украина 2014-2020
Проект в цифрах
Галерея
Партнеров
Воеводской Специализированной Больницы в Бялой Подляской
ул. Теребельская 57-65
21-500 Бяла-Подляска
тел. +48 83 414 72 11
электронная почта: sekretariat@szpitalbp.pl
www.szpitalbp.pl
Брестская Областная Клиническая Больница в Бресте
ул. Медицинская 7
224027 Брест
тел. +375 162 42 00 34
почта: bob@brest.by
www.hospital.brest.by

контакт
Воеводская Специализированная Больница в Бялой Подляской
ул. Теребельская 57-65
21-500 Бяла-Подляска
Teл. +48 83 414 73 90
от с 7:30 до 15:05
Факс +48 83 414 72 20
почта: sekretariat@szpitalbp.pl

Данная портал подготовлена при финансовой поддержке Европейского Союза в рамках Программы Tрансграничного Сотрудничества Польша-Белоруссия-Украина 2014-2020. Ответственность за содержание данной портал лежит исключительно на Воеводская Специализированная Больница в Бялой Подляской и ни в коем случае не может рассматриваться как отражение позиции Европейского Союза, МА или Совместного Tехнического Секретариата Программы Tрансграничного Сотрудничества Польша-Белоруссия-Украина 2014-2020.