Poprawa bezpieczeństwa epidemiologicznego na polsko-białoruskim obszarze przygranicznym

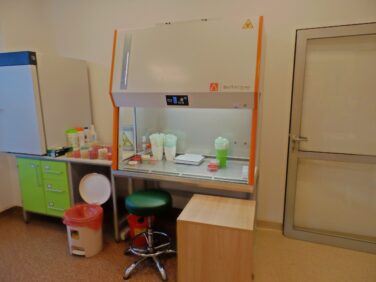
Rozbudowa infrastruktury i zakupy sprzętu medycznego

Szkolenia dla lekarzy i pielęgniarek

Konferencje medyczno-promocyjne

Bezpłatne badania profilaktyczne HCV

Promocja i informacja

Zarządzanie projektem

Walka z pandemią COVID-19

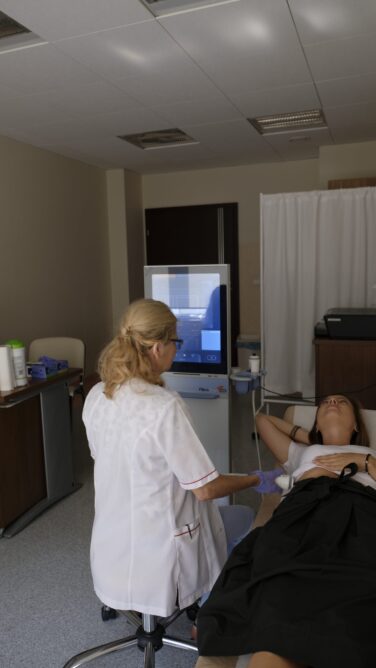
Badanie elastografii wątroby
Projekt
Sąsiedztwo granicy i związany z tym ruch graniczny sprzyja rozpowszechnianiu się chorób zakaźnych ponad granicami państw. Szczególnie istotne jest to w dobie powstawania cyklicznie w różnych miejscach świata ognisk chorób zakaźnych szczególnie niebezpiecznych. Ważnym czynnikiem mogącym ograniczyć ich rozprzestrzenianie jest istnienie w pobliżu granicy ośrodków medycznych, posiadających potencjał infrastrukturalny i kadrowy zdolny do efektywnych działań w sytuacjach kryzysowych.
Innym problemem istotnym w kontekście wzmożonego ruchu granicznego jest rozprzestrzenianie się chorób zakaźnych, takich jak Wirusowe Zapalenie Wątroby typu C oraz HIV/AIDS. W ostatniej dekadzie zauważalna jest tendencja wzrostu nowych przypadków WZW typu C przy polsko-białoruskiej granicy, a niska świadomość społeczeństwa i ograniczony dostęp do badań profilaktycznych sprzyjały rozprzestrzenianiu się tych chorób.
Sytuacja taka zachęciła Wojewódzki Szpital Specjalistyczny w Białej Podlaskiej i Brzeski Obwodowy Szpital Kliniczny w Brześciu do wspólnej realizacji projektu, który służy zwiększeniu bezpieczeństwa epidemiologicznego mieszkańców obszaru przygranicznego poprzez poprawę dostępności do usług zdrowotnych, zmniejszeniu zachorowalności i umieralności z powodu chorób zakaźnych oraz podniesieniu świadomości dotyczącej zagrożenia chorobami zakaźnymi, szczególnie wysoce niebezpiecznymi.
W dniu 17 sierpnia 2018 r. miało miejsce podpisanie umowy partnerskiej o wzajemnej współpracy pomiędzy Wojewódzkim Szpitalem Specjalistycznym w Białej Podlaskiej a Brzeskim Obwodowym Szpitalem w Brześciu, dotyczącej wspólnej realizacji projektu pn. „Poprawa bezpieczeństwa epidemiologicznego na polsko-białoruskim obszarze przygranicznym” w ramach Programu Współpracy Transgranicznej Polska-Białoruś-Ukraina 2014-2020. Podpisy pod umową złożyli Dyrektor Brzeskiego Szpitala Obwodowego w Brześciu – Aleksander Karpitski oraz Dyrektor Wojewódzkiego Szpitala Specjalistycznego w Białej Podlaskiej – Dariusz Oleński.
Szpitale partnerskie w Białej Podlaskiej i w Brześciu realizowały już wspólnie w latach 2013-2015 inny projekt transgraniczny pn. „Rozwój pomocy kardiologicznej dla ludności Polski i Białorusi w ramach Programu Współpracy Transgranicznej Polska-Białoruś-Ukraina 2007-2013”. Celem projektu była poprawa zdrowia mieszkańców obszaru przygranicznego poprzez zwiększenie współpracy medycznej ośrodków obszaru przygranicznego w zakresie leczenia chorób układu krążenia.
Projekt realizowano w ramach Programu Współpracy Transgranicznej Polska-Białoruś-Ukraina 2014-2020:
- Cel Tematyczny Bezpieczeństwo
- Priorytet 3.1 Wsparcie dla rozwoju ochrony zdrowia i usług socjalnych
Okres realizacji projektu: 01.03.2019-31.08.2021
Uczestnicy projektu:
- Wojewódzki Szpital Specjalistyczny w Białej Podlaskiej – Beneficjent Wiodący
- Brzeski Obwodowy Szpital Kliniczny w Brześciu – Beneficjent
Cel ogólny
Zwiększenie bezpieczeństwa epidemiologicznego mieszkańców obszaru przygranicznego, poprawa dostępności do usług zdrowotnych oraz podniesienie świadomości dotyczącej zagrożenia chorobami zakaźnymi.
Cele szczegółowe
Zwiększona współpraca szpitali położonych na obszarze przygranicznym w zakresie profilaktyki, diagnostyki i leczenia chorób zakaźnych.
Wymiana doświadczeń i współpraca personelu medycznego w leczeniu pacjentów z wysoce niebezpiecznymi chorobami zakaźnymi.
Podnoszenie świadomości zdrowia publicznego na temat wirusowego zapalenia wątroby typu C i HIV/AIDS, zagrożeń związanych z zakażeniami oraz potrzeby okresowych badań lekarskich.
- Zakup sprzętu medycznego oraz rozbudowa systemu poczty pneumatycznej w Wojewódzkim Szpitalu Specjalistycznym w Białej Podlaskiej.
- Zakup sprzętu medycznego dla Brzeskiego Obwodowego Szpitala Klinicznego w Brześciu.
- Szkolenia dla lekarzy i pielęgniarek.
- Konferencja otwarcia projektu w Polsce i konferencja zamknięcia projektu na Białorusi.
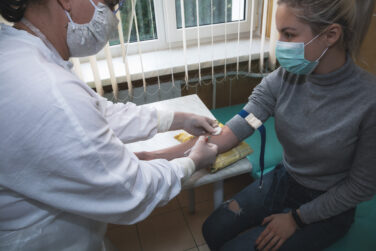
- Badania przesiewowe w kierunku wczesnego rozpoznania HCV.
- Promocja projektu.
- Promocja zdrowia.
- Zarządzanie projektem.
- Audyt finansowy.
- Zakup sprzętu w celu przeciwdziałania pandemii COVID-19.
- Zwiększenie potencjału szpitali położonych na polsko-białoruskim obszarze obszaru przygranicznym w zakresie leczenia chorób zakaźnych, w tym szczególnie niebezpiecznych.
-
Wdrożenie w szpitalach partnerskich nowej procedury medycznej (nieinwazyjne badania wątroby metodą elastografii).
-
Podniesienie wiedzy oraz wymiana doświadczeń u personelu medycznego szpitali w zakresie profilaktyki, diagnostyki i leczenia chorób zakaźnych.
-
Podniesienie świadomości mieszkańców obszaru przygranicznego o problemie zdrowotnym, jakim jest HIV/AIDS i Wirusowe Zapalenie Wątroby typu C oraz stworzenie im możliwości przebadania się w kierunku wczesnego wykrycia zakażenia się wirusem HCV
W celu sprawnej realizacji projektu szpitale partnerskie powołały wspólnie zespół projektowy, który był odpowiedzialny za realizację poszczególnych zadań i osiągnięcie zaplanowanych rezultatów projektu. W skład zespołu wszedł personel obu szpitali odznaczający się odpowiednim doświadczeniem w realizacji projektów unijnych oraz praktyczną wiedzą do prowadzenia powierzonych im obowiązków:
- Koordynator projektu – po stronie Wojewódzkiego Szpitala Specjalistycznego w Białej Podlaskiej
- Koordynator ds. medycznych – po stronie Brzeskiego Szpitala Klinicznego w Brześciu
- Specjalista ds. zamówień publicznych – po stronie polskiej
- Specjalista ds. zamówień publicznych – po stronie białoruskiej
- Specjalista ds. sprzętu – po stronie polskiej
- Specjalista ds. sprzętu – po stronie białoruskiej
- Specjalista ds. finansowych – po stronie polskiej
- Specjalista ds. finansowych – po stronie białoruskiej
- Specjalista ds. szkoleń – po stronie polskiej
- Specjalista ds. szkoleń – po stronie białoruskiej
Personel projektu realizował merytoryczne zadania projektowe na poziomie organizacyjnym, zgodnie z przyjętym harmonogramem działań. Na poziomie strategicznym nadzór nad prawidłowym wdrażaniem projektu sprawował Komitet Sterujący, w skład którego weszli Dyrektor Wojewódzkiego Szpitala Specjalistycznego w Białej Podlaskiej oraz Dyrektor Brzeskiego Obwodowego Szpitala Klinicznego w Brześciu.
Projekt był współfinansowany w 73,80% ze środków Unii Europejskiej (Europejskiego Instrumentu Sąsiedztwa) w ramach Programu Współpracy Transgranicznej Polska-Białoruś-Ukraina 2014-2020. Pozostałe 26,20% stanowią środki własne Partnerów.
Wartość ogólna projektu: 2.805.018,12 EUR, w tym:
Planowane działania w Wojewódzkim Szpitalu Specjalistycznym w Białej Podlaskiej: 441.403,66 EUR
Planowane działania w Brzeskim Obwodowym Szpitalu Klinicznym w Brześciu: 2.363.614,46 EUR
Udział środków UE ogółem: 2.070.103,37 EUR, w tym:
Dofinansowanie UE dla Wojewódzkiego Szpitala Specjalistycznego w Białej Podlaskiej: 325.755,90 EUR
Dofinansowanie UE dla Brzeskiego Obwodowego Szpitala Klinicznego w Brześciu: 1.744.347,47 EUR
Wirusowe Zapalenie Wątroby typu C (WZW C)
Epidemiologia
Wirusowe zapalenie wątroby typu C (WZW C) jest chorobą wywołaną przez zakażenie wirusem HCV (wirus zapalenia wątroby typu C). Zakażenie powoduje stan zapalny rozwijający się w komórkach wątroby (hepatocytach), którego następstwem jest powstanie zmian narządu o charakterze martwiczo-zapalnym.
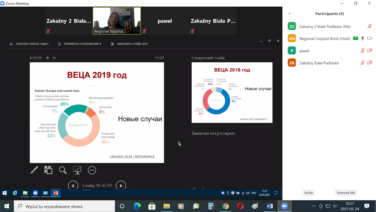
Na świecie około 170 mln zakażonych jest HCV. Według szacunków Światowej Organizacji Zdrowia (WHO) na świecie żyje około 71 mln ludzi przewlekle zakażonych HCV (z obecnością HCV-RNA), tj. ok. 1% populacji. W Europie zakażonych HCV jest 19 mln osób. Szacuje się, że co roku 1,4 mln zgonów na świecie jest spowodowanych odległymi następstwami przewlekłych zakażeń wirusami wywołującymi wirusowe zapalenie wątroby B lub C (marskość, rak wątrobowo-komórkowy). W Polsce jest prawie 200 tys. osób zakażonych wirusem HCV, wywołującym wirusowe zapalenie wątroby typu C. Corocznie w Polsce rozpoznaje się nawet do 3000 nowych przypadków zakażeń HCV, a leczonych w ciągu roku jest do 3500 pacjentów, z czego ok. 10-15% pacjentów umiera z powodu późnego zdiagnozowania choroby.
Od 2002 do 2019 r. na Białorusi zarejestrowano ponad 42 tys. przypadków HCV, w tym ponad 23% pacjentów przedwcześnie umarło z uwagi na wykrycie choroby w zbyt późnym stadium. Zachorowalność na ostre zapalenie wątroby w Obwodzie Brzeskim wzrosła w ciągu ostatnich lat i utrzymywała się na stałym poziomie: 2016 r. – 21 przypadków, 2017 r. – 33, 2018 r. – 32, 2019 r. – 30. W 2020 r. znacznie spadła i wyniosła 17 przypadków. W ciągu ostatnich 5 lat liczba wykrywanych pierwotnych przypadków przewlekłego wirusowego zapalenia wątroby typu C wyniosła od ok. 63 % w 2016 r. do ok. 75 % w 2020 r. wszystkich rozpoznań w tym zakresie.
Czynniki ryzyka
Wirus HCV przenosi się przez krew. Każdy zabieg i sytuacja, podczas których dochodzi do naruszenia ciągłości skóry lub błon śluzowych, stanowi ryzyko zakażenia, jeśli jednocześnie dojdzie do kontaktu uszkodzonej skóry lub błon śluzowych z krwią osoby zakażonej, m. in.:
-
w placówkach ochrony zdrowia (zastrzyki, kroplówki, zabiegi i operacje chirurgiczne, dializy, endoskopie),
-
w gabinetach stomatologicznych (zabiegi stomatologiczne, wszczepianie implantów),
-
w gabinetach kosmetycznych (przekłuwanie uszu, botox, manicure, pedicure),
-
w gabinetach akupunktury,
-
w zakładach fryzjerskich (podgalanie maszynką, brzytwą, zranienie nożyczkami),
-
w studiach tatuażu i piercingu,
-
przy dożylnym lub donosowym przyjmowaniu narkotyków podczas wspólnego korzystania z akcesoriów,
-
przy wspólnym korzystaniu z maszynki do golenia, cążek do manicure a nawet szczoteczki do zębów,
-
przy kontakcie z krwią w związku z wykonywaną pracą bądź przypadkowo, np. podczas wypadku, bójki, również uprawiając sporty kontaktowe – judo, boks),
-
na drodze wertykalnej, kiedy dochodzi do zakażenia dziecka przez matkę w czasie ciąży i porodu,
-
podczas kontaktów seksualnych bez zabezpieczenia, szczególnie wśród mężczyzn uprawiający stosunek seksualny mężczyznami.
Ryzyko zakażenia drogą kontaktów seksualnych jest oceniane jako znikome. Jednak wzrasta ono w przypadku uszkodzeń oraz stanów zapalnych skóry i błon śluzowych okolic narządów płciowych, odbytu i jamy ustnej. Zakażenie wirusem zapalenia wątroby typu C nie jest przeciwwskazaniem do zajścia w ciążę. Ryzyko transmisji zakażenia od matki do dziecka w trakcie porodu szacowane jest na 3-5%. Nie ma przeciwwskazań do karmienia piersią przez matkę zakażoną WZW typu C.
Diagnostyka, leczenie, profilaktyka
Podstawowym badaniem w kierunku WZW C jest oznaczanie przeciwciał anty-HCV we krwi pacjenta, które to pojawiają się we krwi po upływie ok. 7 tygodni od momentu zakażenia. Wcześniej (1-3 tygodnie po zakażeniu) można oznaczyć we krwi RNA HCV (materiał genetyczny wirusa), jednak nie można wykluczyć zakażenia na podstawie jednorazowego wyniku ujemnego, ponieważ RNA HCV pojawia się we krwi osoby zakażonej okresowo. Dodatkowo w badaniu krwi mogą być oznaczone wskaźniki stanu wątroby – ALT, AST, bilirubina, GGTP (gamma-glutamylotranspeptydaza).
Zakażenie wirusem HCV przebiega w większości przypadków bez charakterystycznych objawów i może ujawnić się dopiero po wielu latach trwania w postaci marskości wątroby lub raka wątrobowokomórkowego. Ponad 85 % zakażonych może nie mieć żadnych szczególnych objawów, dlatego o zakażeniu zazwyczaj pacjenci dowiadują się przypadkowo. Zakażenie HCV trwające dłużej niż 6 miesięcy określane jest jako przewlekłe wirusowe zapalenie wątroby typu C. Około 20-40 % ostrych zakażeń ustępuje samoistnie, natomiast w przypadku przewlekłego WZW C do samowyleczenia dochodzi jedynie u ok. 0,02 % chorych. Przebieg WZW C jest bardziej skryty niż w przypadku zapaleń wątroby wywołanych innymi typami wirusa zapalenia wątroby. Ostra postać występuje u 5–10% osób zakażonych. U około 90% osób zakażonych zakażenie przebiega bezobjawowo pomimo, iż wirus HCV jest nadal bardzo aktywny w organizmie chorego. U 50–75% osób zakażonych pojawiają się przewlekłe następstwa choroby, w tym m.in. przewlekłe zapalenie wątroby, marskość, pierwotny rak wątroby.
Najczęstszym powikłaniem WZW C jest marskość wątroby, która rozwija się, gdy nie jest prowadzone skuteczne leczenie. Czynnikami zwiększającymi ryzyko wystąpienia marskości wątroby są m.in. spożywanie alkoholu, wiek powyżej 40 lat, palenie papierosów, nadwaga i otyłość, współistniejące zakażenie HBV lub HIV. Istnieje również ryzyko wystąpienia pozawątrobowych powikłań WZW C. Możliwe są powikłania nerkowe, skórne, neurologiczne, reumatologiczne oraz hematologiczne. Powikłaniem WZW C może być również rak wątrobowokomórkowy. Rozwija się on u ok. 3-5% chorych z przewlekłym wirusowym zapaleniem wątroby typu C w ciągu 20 lat od zakażenia.
Leczenie WZW C opiera się na leczeniu farmakologicznym, jak i niefarmakologicznym. Terapia farmakologiczna opiera się na stosowaniu takich leków, jak interferon, rybawiryna oraz leki o bezpośrednim działaniu przeciwwirusowym. Od kilku lat są dostępne leki przeciwwirusowe tzw. DAA (Direct Acting Antivirals), które zapewniają również wysoką skuteczność leczenia przy wysokim profilu bezpieczeństwa, znikomych skutkach ubocznych oraz krótkiej, bo trwającej tylko trzy miesiące terapii. W przypadku znacznego uszkodzenia wątroby, gdy leczenie farmakologiczne nie daje oczekiwanej poprawy, koniecznym staje się leczenie operacyjne – przeszczep wątroby. Jednym z ważniejszych zaleceń co do zmiany w codziennym życiu jest zaprzestanie spożywania alkoholu, właściwe odżywianie, zwiększona aktywność fizyczna, ograniczenie palenia papierosów. W sytuacji znacznego i nieodwracalnego uszkodzenia wątroby jedynym właściwym rozwiązaniem w terapii może być jedynie przeszczep narządu.
Obecnie nie jest dostępne szczepienie przeciwko WZW typu C, dlatego też jedyną metodą zapobiegania zakażeniu jest unikanie czynników ryzyka zakażenia. Niezbędna jest również świadomość problemu i wiedza wśród społeczeństwa nt. profilaktyki zakażeń HCV. 28 lipca obchodzony jest Światowy Dzień Wirusowego Zapalenia Wątroby. Z analiz Światowej Organizacji Zdrowia (WHO) wynika, że leczenie chorych w dotychczasowym tempie nie jest wstanie zapobiec wzrostowi występowania marskości wątroby i raka pierwotnego wątroby do 2030 roku, kiedy powikłania te mogą osiągnąć najwyższą wartość. W celu istotnego po-prawienia tej statystyki należałoby zwiększyć przynajmniej czterokrotnie wykrywalność i liczbę leczonych osób. W 2016 r. WHO przyjęło globalną strategię dotyczącą WZW obejmującą wyeliminowanie WZW typu B i C do 2030 r. Dokument zawiera szereg celów związanych z profilaktyką i leczeniem WZW, których realizacja spowoduje zmniejszenie rocznej liczby zgonów o 65 proc. oraz podniesie wyleczalność do 80 proc., co pozwoli uratować do 2030 r. aż 7,1 mln osób. Te cele to m.in.:
-
szczepienie 90 proc. noworodków przeciwko WZW typu B od razu po urodzeniu,
-
badanie 100 proc. oddanej krwi,
-
zapewnienie bezpieczeństwa 90 proc. wkłuć,
-
świadomość choroby u 90 proc. chorych,
-
objęcie leczeniem 80 proc. chorych.
HIV/AIDS
Epidemiologia
HIV to ludzki wirus niedoboru odporności. Wirus atakuje głównie komórki układu odpornościowego – leukocyty, które znajdują się we krwi, w szpiku kostnym, układzie pokarmowym oraz ośrodkowym układzie nerwowym. W miarę postępu choroby zmniejsza się liczba białych krwinek, co prowadzi do osłabienia odporności. Nieleczone zakażenie HIV prowadzi do AIDS, czyli zespołu nabytego niedoboru odporności i w jego konsekwencji do śmierci. Zakażenie HIV jest nieuleczalne, ale wcześnie rozpoczęta terapia daje szanse komfortowe życie.
Na świecie żyje 38 mln osób z HIV/AIDS, w 2019 r. zakażenie HIV rozpoznano u 1,7 mln osób, 690 tys. osób zmarło z powodu chorób związanych z AIDS. W Polsce do końca 2020 r. stwierdzono około 26,5 tys. zakażonych ogółem, ok. 3,8 tys. pacjentów zachorowało na AIDS, ok. 1,1 tys. chorych zmarło. Na Białorusi do 2020 r. zdiagnozowano ok. 28 tys. zakażeń, blisko 3,5 tys. osób miało AIDS, a ok. 1,4 tys. osób zmarło.
Czynniki ryzyka
Wirusem HIV można zakazić się jedną z trzech dróg:
-
przez krew – gdy zakażona krew dostanie się na uszkodzoną skórę lub na błonę śluzową (czyli np. do oka, nosa, jamy ustnej lub narządów płciowych) albo podczas używania wspólnych z innymi igieł i strzykawek; ryzykowne jest wykonywanie np. tatuażu lub piercingu w nieprofesjonalnych studiach, które nie dbają o prawidłową sterylizację sprzętu czy wstrzykiwanie niesterylną igłą dożylnie narkotyków,
-
przez niezabezpieczony prezerwatywą kontakt seksualny – ok. 80% wszystkich infekcji (jej użycie zmniejsza ryzyko zakażenia HIV o 80-95%);
-
z matki na dziecko w trakcie ciąży, porodu lub podczas karmienia piersią – żeby uchronić dziecko przed ewentualnym zakażeniem, kobiety będące w ciąży lub ją planujące powinny wykonać test w kierunku HIV.
Nie można zakazić się HIV:
-
mieszkając z osobą zakażoną, korzystając ze wspólnych talerzy, szklanek, sztućców,
-
korzystając z tej samej toalety i łazienki (należy używać własnej szczoteczki do zębów i maszynki do golenia),
-
uprawiając sport, np. na basenie,
-
przez kichnięcie czy kasłanie,
-
poprzez dotyk, czy pocałunki,
-
poprzez pot, ślinę, łzy, mocz czy kał (jeśli nie ma domieszki krwi),
-
oddając krew (z wykorzystaniem wyłącznie jednorazowego sprzętu),
-
podczas kontaktów zawodowych.
Diagnostyka, leczenie, profilaktyka
Najlepszym sposobem na rozpoznanie zakażenia jest zrobienie testu na HIV z krwi. Test polega na badaniu próbki krwi pobranej zazwyczaj z żyły w zgięciu łokciowym, podczas którego sprawdza się, czy występują w niej:
-
przeciwciała anty-HIV, które wytwarzają się w organizmie osoby zakażonej, aby walczyć z wirusem,
-
antygen p24, który również wskazuje na obecność HIV.
Testy na obecność wirusa HIV są testami III i IV generacji. Wyniki testów wykonanych często są znane już następnego dnia, niekiedy 2 – 3 dni później. Szeroki dostęp do testów na HIV znacznie ułatwia wczesną wykrywalność zakażenia, a także skuteczną terapię. Wynik ujemny oznacza, że prawdopodobnie osoba nie jest zakażona wirusem. Jednak 100% pewności uzyskuje się dopiero, gdy od potencjalnego zakażenia do zrobienia testu minęły przynajmniej 3 miesiące. Pozytywny wynik testu należy zawsze potwierdzić testem potwierdzenia (np. testem Western Blot). Dopiero pozytywny wynik testu potwierdzenia oznacza zakażenie. Wówczas należy jak najszybciej zgłosić się do lekarza specjalisty, który zajmuje się leczeniem osób z wirusem HIV.
Dostępne są również szybkie testy anty-HIV, które pozwalają one na uzyskanie wyniku w ciągu 15–30 minut. Zwykle materiałem jest krew włośniczkowa pobrana z palca lub płatka ucha. W niektórych testach wykorzystuje się suchą kroplę krwi, ślinę lub mocz. Szybkie testy anty-HIV charakteryzują się mniejszą czułością diagnostyczną niż konwencjonalne immunoenzymatyczne testy przesiewowe, a więc wynik dodatni wymaga potwierdzenia za pomocą innych testów immunoenzymatycznych, a następnie testów potwierdzenia.
Początkowo przebieg zakażenia HIV może być bezobjawowy lub skąpoobjawowy, co utrudnia wczesne rozpoznanie choroby. Pierwsze objawy zakażenia HIV (ostra choroba retrowirusowa) występują u większości zakażonych w ciągu 2-4 tygodni od zakażenia. Pojawiają się nagle i trwają przez mniej więcej 3 tygodnie.
Najczęstsze objawy ostrej choroby retrowirusowej to:
-
gorączka,
-
nudności,
-
bóle mięśniowo-stawowe,
-
wysypka grudkowo-plamista z wykwitami na twarzy, tułowiu i dłoniach,
-
bóle głowy, bóle gardła,
-
powiększenie węzłów chłonnych,
-
bóle brzucha z biegunką i utrata apetytu.
Objawy te nie występują u każdego zakażonego pacjenta. Ten etap zakażenia HIV może również przebiegać zupełnie bezobjawowo. Po ustąpieniu początkowych objawów infekcji HIV rozpoczyna się okres bezobjawowego zakażenia, które trwa średnio 8–10 lat. U dużego odsetka chorych w końcowym okresie fazy bezobjawowej przed wystąpieniem AIDS pojawiają się bóle głowy i przewlekłe zmęczenie. Zakażony ma powiększone węzły chłonne do średnicy powyżej 1 cm co najmniej w dwóch miejscach poza pachwinami utrzymujące się dłużej niż trzy miesiące. Powiększa się też znacznie śledziona. Chorzy częściej cierpią na zakażenia skóry, dróg oddechowych i przewodu pokarmowego. Mogą chorować na zapalenia płuc, półpaśca, gruźlicę. Zakażenia wirusowe, bakteryjne, grzybicze, które dla osób z wydolnym układem immunologicznym rzadko bywają przyczyną poważnych problemów, u osób z upośledzoną przez HIV odpornością wywołują poważne, czasem zagrażające życiu, choroby.
Wcześnie wykryte zakażenie HIV może być skutecznie leczone. Leczenie zakażenia HIV polega na jednoczesnym skojarzonym zastosowaniu kilku leków z pięciu różnych grup leków antyretrowirusowych. Aby właściwie zaplanować i prowadzić terapię antyretrowirusową, konieczne jest wykonywanie oznaczenia m. in. poziomu wiremii HIV RNA, liczby limfocytów CD4/CD8. Celem leczenia antyretrowirusowego jest poprawa stanu zdrowia osób żyjących z HIV, odbudowa ich sytemu odpornościowego, zmniejszenie ryzyka rozwoju AIDS, obniżenie zakaźności osoby żyjącej z wirusem HIV, a tym samym zmniejszenie ryzyka zakażenia innych osób. Rozpowszechnienie terapii antyretrowirusowej u chorych na AIDS przyczyniło się do spadku śmiertelności osób chorych na AIDS, zmniejszenia liczby zachorowań na gruźlicę, która u osób zakażonych HIV i chorych na AIDS występuje jako tzw. zakażenie oportunistyczne, zmniejszenia liczby zakażeń spowodowanych niską odpornością oraz zachorowań na nowotworowy związane z AIDS.
1 grudnia obchodzony jest Światowy Dzień AIDS. Nie istnieje skuteczna szczepionka przeciw HIV, nie ma też możliwości całkowitego wyleczenia choroby. Podstawowymi metodami profilaktyki jest m. in. stosowanie prezerwatyw podczas stosunków seksualnych, ograniczanie liczby partnerów seksualnych, korzystanie wyłącznie z jednorazowego sprzętu (igieł strzykawek) np. podczas poboru krwi, sterylizacja narzędzi w studiach tatuażu, zakładach fryzjerskich
COVID-19
Epidemiologia
COVID-19 to ostra choroba zakaźna układu oddechowego wywołana zakażeniem wirusem SARS-CoV-2. W listopadzie 2019 r. po raz pierwszy zdiagnozowano chorobę w stolicy chińskiej prowincji Hubei – Wuhan. W dn. 11.03.2020 r. Światowa Organizacja Zdrowia (WHO) ogłosiła pandemię COVID-19, która trwa do dziś.
Do końca 2021 r. na świecie potwierdzono ponad 300 mln przypadków zakażeń, w tym ponad 5,3 mln osób zmarło, a ponad 190 mln osób wyzdrowiało. Najwięcej przypadków zakażeń stwierdzono w USA – ponad 55 mln, Indie – ponad 30 mln zakażeń, Brazylia – ponad 20 mln, Francja, Rosja, Turcja, Wielka Brytania – nawet 10 mln i więcej, Argentyna, Kolumbia, Włochy – ponad 5 mln Niemcy, Hiszpania – ponad 7 mln. W tym okresie w Polsce zdiagnozowano ok. 4 mln zakażeń, w tym ponad 3 mln osób wyzdrowiało. Na Białorusi zostało wykrytych ponad 1 mln przypadków zakażeń (ponad 600 tys. osób wyzdrowiało).
Największą liczbę zgonów z powodu COVID-19 na świecie do końca 2021 r. stwierdzono w Stanach Zjednoczonych – ponad 800 tys., Brazylia – ponad 500 tys., Indie – ponad 400 tys., Meksyk – ponad 270 tys., Włochy i Wielka Brytania – ponad 130 tys., Francja – ponad 100 tys. W podobnym okresie w Polsce odnotowano łącznie ponad 90 tys. zgonów, na Białorusi – ponad 5 tys.
Do końca maja 2021 r. w Republice Białorusi częstość występowania wynosiła 4147,4 na 100 tys. Częstość występowania zakażeń SARS-CoV-2 w Obwodzie Brzeskim odpowiada poziomowi zakażeń na terenie całego kraju. ludności Obwodu Brzeskiego wskazuje na spadek zachorowalności. Ponad 90% wszystkich zgonów z powodu COVID-19 stanowią osoby dorosłe w wieku produkcyjnym i osoby starsze.
Diagnostyka, leczenie, profilaktyka
W marcu 2020 roku naukowcy z Toronto wyizolowali koronawirusa SARS-CoV-2, co stanowiło istotny etap w opracowywaniu leku i szczepionek przeciw COVID-19. Najważniejszym elementem diagnostyki zakażeń SARS-CoV-2 są testy diagnostyczne służące do wykrycia obecnej lub przeszłej obecności wirusa SARS-CoV-2, wywołującego chorobę COVID-19. Ze względu na rodzaj wykrywanego materiału rozróżnia się następujące typy testów:
-
wykrywające materiał genetyczny wirusa (zwane również molekularnymi lub genetycznymi – zastosowaniem metody genetycznej oznaczania wirusa – Real-time PCR),
-
wykrywające otoczkę wirusa (testy antygenowe).
Wykonanie testów genetycznych i antygenowych wymaga pobrania od pacjenta wymazu z gardła lub nosogardła. Szybkie testy antygenowe są przenośne i łatwe do wykonania, nie wymagają dodatkowego sprzętu czy specjalistycznego personelu w porównaniu do testów antygenowych. W przypadku testu antygenowego wynik jest dostępny dla pacjenta na miejscu w ciągu 15-30 minut, choć nie zawsze dają prawidłowy. Czułość tych testów jest nieco niższa niż testów molekularnych, zatem wyniki ujemne mogą nie wykluczać zakażenia, w szczególności w sytuacji utrzymujących się objawów. Testy genetyczne na obecność SARS-CoV-2 wykonywane są od maja 2020 r. w Wojewódzkim Szpitalu Specjalistycznym w Białej Podlaskiej na zakupionym m. in. w ramach projektu „Poprawa bezpieczeństwa epidemiologicznego na polsko-białoruskim obszarze przygranicznym” nowoczesnym analizatorze laboratoryjnym (genetycznym) Real-time PCR do diagnostyki COVID-19. Czas oczekiwania na wynik nie przekracza 3-4 godzin. Ponadto można wyróżnić testy wykrywające przeciwciała, które wytworzyły się u człowieka w odpowiedzi na infekcję wirusową (testy na obecność przeciwciał we krwi obwodowej). Wyniki testów na obecność przeciwciał (testy immunologiczne/serologiczne) są przesłanką do oceny, czy ktoś przeszedł infekcję SARS-CoV-2 w przeszłości. Z racji, iż przeciwciała mogą pojawiać się dopiero kilka tygodni po zakażeniu, testy serologiczne są mniej użyteczne w diagnozowaniu aktywnej infekcji, ale mogą służyć do oceny rozprzestrzenienia się choroby, co pomaga oszacować jej śmiertelność.
Do końca 2021 r. w Wojewódzkim Szpitalu Specjalistycznym w Białej Podlaskiej hospitalizowanych było ponad 3000 pacjentów, w Brzeskim Obwodowym Szpitalu Klinicznym w Brześciu – ponad 5000. Zakażenie rozprzestrzenia się pomiędzy ludźmi głównie drogą kropelkową, zazwyczaj w wyniku kaszlu lub kichania. Okres wylęgania się choroby najczęściej wynosi od 2 do 14 dni, ze średnią długością 5 dni. Przebieg choroby może być różnorodny. W ramach działań przeciwepidemicznych osoby zakażone są kierowane są do izolacji domowej, do izolatorium lub do szpitala. Większość pacjentów (ok. 81%) może przechodzić chorobę bezobjawowo lub mieć łagodne objawy, przypominające inne choroby górnych dróg oddechowych, które ustępują po około dwóch tygodniach gorączka, suchy kaszel, zmęczenie i płytki oddech. Do mniej częstych objawów należą m.in.: odkrztuszanie plwociny, ból głowy, dreszcze, krwioplucie, bóle w klatce piersiowej, biegunka, nudności i wymioty, ból gardła. Większość przypadków choroby ma łagodny przebieg, jednak część może prowadzić do zapalenia płuc lub niewydolności wielonarządowej. Część pacjentów może mieć ostrą (14%) lub krytyczną (5%) postać choroby, co wymaga 3 do 6 tygodni do wyleczenia. Rozwijające się zakażenie wirusem może prowadzić do zapalenia płuc, zespołu ostrej niewydolności oddechowej (wspomaganie czynności oddychania pacjenta za pomocą respiratora przyłóżkowego), posocznicy i wstrząsu septycznego oraz do śmierci. Najczęstszy okres wylęgania wirusa wynosi do 14 dni, a jego mediana wynosi 5–6 dni.
U ozdrowieńców może dojść również do różnych powikłań, obejmujących wiele narządów w organizmie. Nierzadko wymagają oni dalszego leczenia i długotrwałej rehabilitacji. Ozdrowieńcy najczęściej uskarżają się m. in. na: zmęczenie, bóle głowy, zaburzenia koncentracji, wypadanie włosów ,duszności, zaburzenia smaku, utratę węchu, przyspieszony oddech, kaszel, bóle stawów. Rzadziej mogą wystąpić m.in.: potliwość, ból w klatce piersiowej, duszności, nudności, wymioty, zaniki pamięci, pogorszenie słuchu, stany lękowe, depresja, zaburzenia odżywiania z utratą masy ciała, problemy ze snem, krótkotrwałe stany gorączkowe i bóle.
W leczeniu COVID-19 stosuje się dużym stopniu leczenie objawowe, podtrzymujące oraz eksperymentalne. Leczenie objawowe zwykle ma na celu opanowanie objawów i wsparcie funkcjonowania organizmu. Prowadzone jest wiele niezależnych badań nad leczeniem COVID-19 z wykorzystaniem istniejących leków przeciwwirusowych. W 2021 r. jeden z takich leków – remdesiwir został uznany jako pierwszy z obiecujących leków w leczeniu koronawirusa SARS-CoV-2. Europejska Agencja Leków wyraziła zgodę na stosowanie leku remdesivir u pacjentów chorujących na COVID-19. Remdesiwir to lek przeciwwirusowy, który został opracowany w celu leczenia gorączki krwotocznej Ebola. Jego skuteczność potwierdzona została wobec koronawirusów SARS i MERS in vitro, w badaniach na zwierzętach, a także wobec SARS-CoV-2. Mechanizm działania leku polega na blokowaniu wirusowej polimerazy RNA i zakłóca produkcję materiału genetycznego wirusa, co zapobiega jego replikacji. Z niektórych badań klinicznych prowadzonych w Wielkiej Brytanii i USA, wynika, że o ok. 30 % skraca on powrót do zdrowia z (15 do 11) dni chorych na COVID-19. Obiecującą terapią leczenia ciężkich przypadków zakażenia jest również leczenie specjalnie spreparowanym osoczem krwi, zawierającym swoiste przeciwciała zwalczające wirusa SARS-CoV-2 pozyskane od ozdrowieńców po COVID-19.
Od grudnia 2020 r. na świecie prowadzone są masowe szczepienie ludności przeciw COVID-19 z użyciem różnych dopuszczonych do użytku szczepionek (m. in. firmy Pfizer/BioNTech, Moderna, AstraZeneca, Janssen Pharmaceutica NV/Johnson & Johnson, Sputnik V, CoronaVac, Sinopharm) w celu wypracowania jak największej odporności populacyjnej przed zakażeniem koronawirusem SARS-CoV-2. Do końca 2021 r. na świecie podano blisko 9 mld dawek szczepionek przeciw COVID-19 w tym ponad 3 mld zostało w pełni zaczepionych. W tym okresie w Polsce wykonano łącznie ponad 40 mln szczepień, w tym ponad 21 mln osób było w pełni zaszczepionych. W analogicznym okresie na Białorusi wykonano ponad 3 mln szczepień, w tym ponad 1 mln mieszkańców przyjęło obie dawki szczepionki. Od grudnia 2020 r. w Wojewódzkim Szpitalu Specjalistycznym w Białej Podlaskiej prowadzone są również szczepienia przeciwko COVID-19, w którym do końca 2021 r. wykonano ponad 100 tys. szczepień.
Poza powszechnym zachęcaniem jak największej liczby społeczeństwa do szczepień przeciwko COVID-19 nadal bardzo ważne jest przestrzeganie codziennych zasad bezpieczeństwa w unikaniu potencjalnego zakażenia SARS-CoV-2. Należy pamiętać m. in. o częstym i dokładnym myciu dłoni co najmniej 30 minut, utrzymywanie dystansu fizycznego od osób z objawami grypopodobnymi oraz unikanie dotykania twarzy nieumytymi dłońmi. Dystans fizyczny od innych osób powinien wynosić co najmniej 1 metr na zewnątrz, a w pomieszczeniach zalecany jest 1,5-2 metry i większy. Zaleca się także częste mycie i dezynfekcję często dotykanych powierzchni, takich jak klamki, włączniki światła, stoły, blaty, drzwiczki itp.
Światowa Organizacja Zdrowia (WHO) zwraca też uwagę na potrzebę odpowiedniego wietrzenia pomieszczeń oraz ograniczenie czasu spędzanego w pomieszczeniach, gdyż jednym z głównych czynników ryzyka są zamknięte pomieszczenia, zatłoczone miejsca i zbyt bliski kontakt. WHO zaleca także osobom, które mają objawy grypopodobne, aby pozostały w domu do ich ustąpienia, nawet jeśli objawy są mało intensywne, jak ból głowy i katar. Ograniczanie kontaktu z innymi osobami pozwala w dużym stopniu na zmniejszenie ryzyka zakażenia siebie oraz innych. WHO rekomenduje noszenie maseczek w miejscach, gdzie utrzymanie dystansu społecznego jest trudne np. transport publiczny, sklepy, kościoły i inne zatłoczone miejsca.
Program Współpracy Transgranicznej Polska-Białoruś-Ukraina 2014-2020
Program Współpracy Transgranicznej Polska-Białoruś-Ukraina wspiera transgraniczne procesy rozwojowe na pograniczu Polski, Białorusi i Ukrainy poprzez współfinansowanie różnorodnych projektów. Wszystkie projekty wspierane przez Program mają charakter niekomercyjny i przyczyniają si do poprawy jakości życia mieszkańców wschodniej Polski oraz zachodniej Ukrainy i Białorusi.
Łączny obszar Programu o powierzchni 316,3 tys. km2 zamieszkuje około 20 mln osób. W okresie programowania 2014-2020 Program działa w ramach Europejskiego Instrumentu Sąsiedztwa (EIS), który jest instrumentem finansowym europejskiej polityki sąsiedztwa (EPS), podejmując wspólne wyzwania w dziedzinie środowiska, kultury, zdrowia publicznego, a także bezpieczeństwa i ochrony.
Program Współpracy Transgranicznej Polska-Białoruś-Ukraina 2014-2020 z dofinansowaniem o wartości ponad 170 mln zł euro przyznanym na realizację 167 projektów, jest największym programem transgranicznym Unii Europejskiej.
Głównym celem Programu Współpracy Transgranicznej Polska-Białoruś-Ukraina na lata 2014-2020 jest wspieranie transgranicznych procesów rozwojowych, dzięki realizacji wielu projektów partnerskich w ramach czterech celów tematycznych oraz następujących priorytetów:
DZIEDZICTWO
Priorytet 1.1 Promocja kultury lokalnej i historii.
Priorytet 1.2 Promocja i zachowanie dziedzictwa naturalnego.
DOSTĘPNOŚĆ
Priorytet 2.1 Poprawa i rozwój usług transportowych i infrastruktury.
Priorytet 2.2 Rozwój infrastruktury technologii informacyjno-komunikacyjnych.
BEZPIECZEŃSTWO
Priorytet 3.1 Wsparcie dla rozwoju ochrony zdrowia i usług socjalnych.
Priorytet 3.2 Podejmowanie wspólnych wyzwań związanych z bezpieczeństwem.
GRANICE
Priorytet 4.1 Wsparcie dla efektywności i bezpieczeństwa granic.
Priorytet 4.2 Poprawa operacji zarządzania granicami, procedur celnych i wizowych.
Każdy projekt finansowany przez Program osiąga silny efekt transgraniczny, nie tylko poprzez partnerstwo zawarte pomiędzy instytucjami, ale przede wszystkim dzięki rezultatom działań i ich pozytywnemu wpływowi na obszar przygraniczny i jego mieszkańców. Realizacja Celu Tematycznego Bezpieczeństwo, w ramach którego Szpitale w Białej Podlaskiej i Brześciu podjęły realizację wspólnego projektu służy poprawie jakości życia mieszkańców obszaru poprzez ułatwianie dostępu do systemu ochrony zdrowia, przeciwdziałanie rozprzestrzenianiu się chorób ponad granicami, a także rozwój usług społecznych i rynku pracy wraz z ograniczaniem bezrobocia.
Pierwsza edycja PWT Polska-Białoruś-Ukraina była realizowana w latach 2004-2006. W tamtym okresie sfinansowano łącznie 167projektów na łączną kwotą 45,8 mln EUR środków unijnych. W latach 2007-2013 Program był realizowany w ramach Europejskiego Instrumentu Sąsiedztwa i Partnerstwa (EISP). Dzięki wsparciu z budżetu UE wynoszącym ponad 170 milionów EUR zostało zrealizowanych 117 projektów. Były to duże projekty infrastrukturalne, regularne i parasolowe. Zaowocowały one znaczącym postępem w takich sektorach i obszarach, jak: infrastruktura społeczna, opieka zdrowotna, edukacja, turystyka, ochrona dziedzictwa kulturowego, bezpieczeństwo oraz infrastruktura i obsługa przejść granicznych.
Strona główna Programu Współpracy Transgranicznej Polska-Białoruś-Ukraina 2014-2020
Projekt w liczbach
Galeria
Partnerzy
Wojewódzki Szpital Specjalistyczny w Białej Podlaskiej
ul. Terebelska 57-65
21-500 Biała Podlaska, Polska
tel. +48 83 414 72 11
mail: sekretariat@szpitalbp.pl
www.szpitalbp.pl
Brzeski Obwodowy Szpital Kliniczny w Brześciu
ul. Medycynskaja 7
224027 Brześć
tel. +375 162 42 00 34, Białoruś
mail: bob@brest.by
www.hospital.brest.by

Kontakt
Wojewódzki Szpital Specjalistyczny w Białej Podlaskiej
ul. Terebelska 57-65
21-500 Biała Podlaska
Tel. +48 83 414 73 90
od godz. 7:30 do 15:05
Fax +48 83 414 72 20
e-mail: sekretariat@szpitalbp.pl

Niniejszy portal został przygotowany przy pomocy finansowej Unii Europejskiej, w ramach Programu Współpracy Transgranicznej Polska-Białoruś-Ukraina 2014-2020. Odpowiedzialność za zawartość portalu leży wyłącznie po stronie Wojewódzkiego Szpitala Specjalistycznego w Białej Podlaskiej i nie może być w żadnym przypadku traktowany jako odzwierciedlenie stanowiska Unii Europejskiej, IZ lub Wspólnego Sekretariatu Technicznego Programu Współpracy Transgranicznej Polska-Białoruś-Ukraina 2014-2020